INTRODUCTION
Les personnes de plus de 80 ans représentent en Belgique plus de 5% de la population. Cette population âgée constitue une part encore plus importante et sans cesse grandissante de nos patients, mais qui a des caractéristiques particulières en termes de comorbidités et de fragilité notamment.
Comme nombre de pathologies, la prévalence des arythmies augmente avec l’âge, nous discuterons ici de l’importance du diagnostic et de la prise en charge thérapeutique de l’arythmie la plus fréquente : la fibrillation auriculaire (FA).
PRÉVALENCE
Bien qu’aucune arythmie ne soit spécifique de l’âge avancé, la part belle est faite à la fibrillation auriculaire au delà de 65 ans. En effet, plusieurs études ont permis de diagnostiquer une fibrillation auriculaire, qu’elle soit paroxystique ou persistante, chez 15 à 20% des plus de 65 ans et souvent de manière asymptomatique (1).
Les extrasystoles supra ou ventriculaires sont également très fréquentes chez ces patients, ainsi que les tachycardies supraventriculaires au sens large mais n’ont heureusement pas la même implication clinique en terme de morbi-mortalité (1).
En ce qui concerne les arythmies ventriculaires soutenues, elles sont également plus fréquentes car en relation avec la coronaropathie, les valvulopathies et l’insuffisance cardiaque. La prise en charge de la pathologie initiale est dans ces cas la pierre angulaire du traitement., tandis qu’une prise en charge rythmologique spécialisée est indiquée en cas d’arythmie ventriculaire soutenue (> 30 secondes) et symptomatique.
FIBRILLATION AURICULAIRE
La fibrillation auriculaire est non seulement très prévalente dans cette population âgée mais est de plus associée à un risque 5 fois plus élevé d’accident vasculaire cérébral (AVC), et un taux de mortalité doublé que seul l’anticoagulation permet de réduire.
Pour ces raisons, la problématique de la prise en charge de la FA chez le sujet âgé est primordiale.
TRAITEMENT ANTICOAGULANT
Malgré les nombreuses larges études montrant les bénéfices de l’anticoagulation dans la FA sur la prévention des AVC, le traitement reste sous utilisé et en particulier chez les patients âgés alors que l’âge> 75 ans est justement un facteur de risque majeur d’AVC.
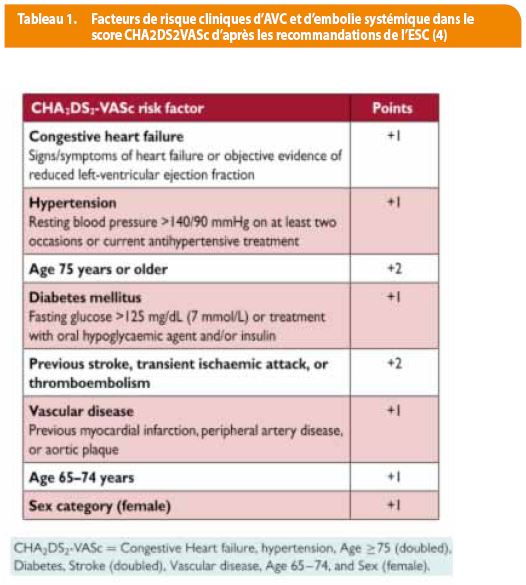
Cette prudence en partie excessive est justifiée par la fragilité des patients âgés, qui présentent une altération physiologique de la fonction rénale, une polymédication avec des interactions non quantifiables, des troubles mnésiques et un risque de chute accru. Cependant, on estime qu’un patient doit tomber 295 fois par an pour que le risque hémorragique lié à la warfarine dépasse le bénéfice antithrombotique (3). Le choix d’instaurer un traitement anticoagulant doit donc être guidé par la balance risque/ bénéfice en utilisant le score de risque thrombotique (4) CHA2DS2VASc tableau 1 et le score de risque hémorragique HASBLED (tableau) 2.

Les nouveaux anticoagulants oraux peuvent être une alternative élégante à la warfarine dans cette population. Ils ont tous montré leur non infériorité sur la réduction des évènements et de la mortalité toutes causes par rapport à la warfarine, tant pour la prévention des AVC et des embolies systémiques que pour les complications hémorragiques. Ces données restent consistantes dans les analyses de sous groupes chez les patients de plus de 75 ans qui représentaient 30 à 44% des cohortes dans ces études (2) (tableau 3). En plus de leur efficacité sur la réduction des évènements thrombo-emboliques sans majoration du risque hémorragique, les nouveaux anticoagulants confèrent une plus grande facilité d’utilisation que les anti-vitamine K particulièrement attractive y compris chez les patients âgés. Leur utilisation est toutefois limitée chez les patients souffrant d’insuffisance rénale, en particulier chez les patients âgés qui ont en plus une diminution physiologique du nombre de néphrons.

TRAITEMENT SYMPTOMATIQUE
Il n’y a pas de différence de morbi-mortalité chez les patients dont la fréquence cardiaque a été contrôlée versus ceux dont le maintien d’un rythme sinusal a été privilégié (5). De plus, les symptômes chez les patients âgés peuvent être également liés à certaines comorbidités concomitantes (démence, risque de chute, insuffisance rénale chronique, anémie, hypertension, diabète, et troubles cognitifs) qui altèrent également la qualité de vie.
Ainsi, le contrôle de la fréquence cardiaque doit être privilégié et permet de contrôler les symptômes des patients dans la majorité des cas. Les béta bloquants sont la première ligne de traitement permettant de ralentir la fréquence cardiaque, ils peuvent être substitués ou associés aux inhibiteurs calciques bradycardisants, à la digitaline ou à l’amiodarone en cas de contrôle insuffisant de la fréquence cardiaque, ou de contre indication aux béta bloquants.
Chez les patients symptomatiques de leurs épisodes de FA, le contrôle du rythme cardiaque visant le maintient en rythme sinusal est recommandé. Il fait également intervenir les béta bloquants mais aussi des antiarrythmiques qui doivent être utilisés avec prudence en raison de leurs nombreux effets secondaires et risque d’accumulation chez le patient âgé dont la fonction rénale est physiologiquement altérée.
Enfin, une procédure d’ablation de la fibrillation auriculaire peut également être proposée chez les patients symptomatiques indépendamment de l’âge, après discussion avec le patient des risques et bénéfices d’une telle procédure, et notamment en précisant qu’il n’y a pour l’heure aucun bénéfice sur la morbi-mortalité et qu’une anticoagulation devra être poursuivie à long terme même en cas de succès procédural.
Les recommandations européennes précisent donc que la prise en charge de la fibrillation auriculaire comprend les différents moyens de contrôle du rythme ou de la fréquence, en ce compris les pacemakers et l’ablation pas cathéter sans discrimination en fonction de l’âge. (4)
CONCLUSION
Chez les patients âgés de plus de 75 ans, la fibrillation auriculaire est l’arythmie à traquer en raison de sa prévalence dépassant 15% et de ses complications thrombo-emboliques majeures dont l’âge est un facteur de risque majeur. Malheureusement, les anticoagulants sont souvent sous utilisés chez ces patients souvent en raison de nombreuses co-morbidités. Cependant, la balance risque/bénéfice doit être évaluée par les scores de risque thrombotique (CHA2DS2Vasc) et hémorragique (HAS-BLED) et aboutit souvent à une indication de traitement anticoagulant qui seul permet de diminuer la morbi-mortalité des patients présentant de la fibrillation auriculaire.
CORRESPONDANCE
Dr Cynthia Barbraud
Cliniques universitaires Saint-Luc
Cardiologie - Rythmologie
Avenue Hippocrate 10
B-1200 Bruxelles
RÉFÉRENCES
1. Lindberg T1, Bohman DM2, Elmståhl S3, Jogréus C2, Sanmartin Berglund J2. Prevalence of unknown and untreated arrhythmias in an older outpatient population screened by wireless long-term recording ECG. Clin Interv Aging 2016 Aug 10;11:1083-90. doi: 10.2147/CIA.S110532. eCollection 2016.
2. Kilickap M1, Bosch J2, Eikelboom JW2, Hart RG2. Antithrombotic Treatments for Stroke Prevention in Elderly Patients With Nonvalvular Atrial Fibrillation: Drugs and Doses). Can J Cardiol 2016 Sep;32(9):1108-16.
3. Potpara TS1, Lip GY2. Oral anticoagulant therapy in atrial fibrillation patients at high stroke and bleeding risk. Prog Cardiovasc Dis 2015 Sep- Oct;58(2):177-94.
4. Kirchhof P, Benussi S, Kotecha D, Ahlsson A, Atar D, Casadei B, et al.; Authors/Task Force Members; Document Reviewers 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS: The Task Force for the management of atrial fibrillation of the European Society of Cardiology (ESC)Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESCEndorsed by the European Stroke Organisation (ESO). Europace 2016 Aug 27. pii: euw295.
5. The Atrial Fibrillation Follow-up Investigation of Rhythm Management (AFFIRM) Investigators*. A Comparison of Rate Control and Rhythm Control in Patients with Atrial Fibrillation. N Engl J Med 2002; 347:1825-1833December 5, 2002DOI: 10.1056/ NEJMoa021328.