Ces nouvelles recommandations ESC présentent la maladie coronaire comme un continuum allant de la plaque d’athérome aux lésions coronaires jusqu’à l’insuffisance cardiaque ischémique. Cette évolution peut être émaillée d’accidents coronaires aigus (syndrome coronarien aigu) mais la plupart du temps l’atteinte sera stable (maladie coronaire stable). C’est pour insister sur le caractère chronique de la maladie coronaire que ces recommandations ont été appelées maladie coronaire chronique.
Ces recommandations identifient six scénarios cliniques les plus fréquemment rencontrés en clinique :
- le patient avec une suspicion d’atteinte coronaire c’est-à-dire qui présente des symptômes d’angor stable, et/ou de la dyspnée ;
- le patient présentant un premier épisode d’insuffisance cardiaque ou une dysfonction ventriculaire gauche chez qui on suspecte une origine ischémique ;
- les patients symptomatiques ou non qui ont présentés un syndrome coronarien aigu ou ont eu une revascularisation coronaire dans l’année ;
- les patients symptomatiques ou non dont le diagnostic ou la revascularisation coronaire date de plus d’un an ;
- les patients avec un angor et une suspicion de spasme coronaire ou une maladie des micros vaisseaux ;
- les patients asymptomatiques chez qui une atteinte coronaire est détectée lors d’un dépistage.
Ces schémas sont bien entendu susceptibles d’évoluer avec le temps chez une même personne.
La probabilité d’une maladie coronaire obstructive est influencée par la prévalence de la maladie dans la population et par les caractéristiques cliniques des patients (douleurs angoreuses typiques, atypiques, sexe, âge…). Ces recommandations présentent un nouveau calcul des probabilités a priori de maladie coronaire.
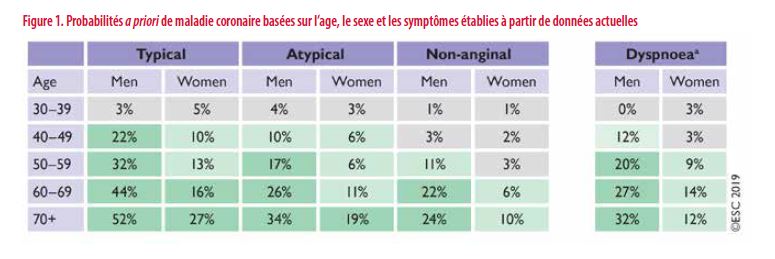
Les groupes avec une probabilité a priori > 15% sont ceux qui vont bénéficier le plus d’une mise au point non invasive pour rechercher une maladie coronaire. Un bilan complémentaire ne sera proposé pour les groupes 5-15% que s’il existe des facteurs de risque complémentaires (diabète, dyslipidémie, antécédents familiaux.). Plusieurs études ont démontré que les patients avec une probabilité a priori < 15% avaient un pronostic favorable (risque annuel de mortalité cardiovasculaire ou d’infarctus < 1%).
Quelles sont les nouvelles recommandations pour le diagnostic de la maladie coronaire ?
Contrairement aux recommandations précédentes publiées en 2013, l’épreuve d’effort « simple » n’est plus proposée comme test de première ligne pour le dépistage de la maladie coronaire. L’imagerie fonctionnelle non invasive (c’est-à-dire l’épreuve d’effort avec scintigraphie, une échographie d’effort ou un test pharmacologique avec imagerie échographique ou scintigraphique) ou la réalisation d’un scanner coronaire sont recommandés en première intention pour le diagnostic de la cardiopathie ischémique chez les patients symptomatiques et chez qui une cardiopathie ischémique ne peut être exclue par l’évaluation clinique (classe I). Cette imagerie fonctionnelle sera aussi proposée si le scanner coronaire a montré une cardiopathie ischémique dont l’importance est incertaine ou si elle est non concluante (classe I).
L’épreuve d’effort « simple » reste recommandée pour l’évaluation de la tolérance à l’effort, des symptômes, la recherche d’arythmies, l’évaluation de la réponse tensionnelle et du risque d’événement cardiovasculaire (Classe I). Elle peut être proposée comme test alternatif pour confirmer ou infirmer la présence d’une maladie coronaire si les autres techniques ne sont pas disponibles (classe IIB) ou chez les patients sous traitement pour vérifier l’absence de symptômes (classe IIB).
Quoiqu’il en soit, le choix du test de diagnostic non invasif initial doit être guidé par le risque de maladie coronaire, les caractéristiques du patient qui influencent les performances du test, expertise locale, et la disponibilité des tests.
Une coronarographie invasive peut être proposée d’emblée, chez les patients présentant une haute probabilité de maladie coronaire ou des symptômes sévères résistant au traitement médical ou encore un angor typique pour un faible niveau d’exercice (Classe I).
La coronarographie invasive avec évaluation fonctionnelle invasive doit être considérée (classe IIA) pour la confirmation du diagnostic de la maladie coronarienne chez les patients dont le diagnostic est incertain sur les tests non invasifs.
Il est important de noter que le scanner coronaire n’est pas recommandé (classe III) en cas de calcifications coronaires importantes, d’irrégularités du rythme cardiaque (une fréquence cardiaque régulière à ± 60-65/min est optimale pour l’imagerie) une obésité importante, une incapacité à coopérer avec les commandes d’apnée, ou toute autre condition rendent peu probable une bonne qualité d’image.
À signaler toutefois que la loi Belge est plus restrictive sur l’utilisation du scanner coronaire, puisqu’elle n’autorise le remboursement de cet examen («A.R. 5.4.2011» (en vigueur 1.6.2011) que sur prescription par un spécialiste en cardiologie et a) pour des patients présentant une «angine de poitrine» atypique, avec un «risque intermédiaire» selon les critères décrits dans les European Society of Cardiology (guidelines 2013) ; b) pour lesquels soit on ne peut pas tirer de conclusion claire des tests non invasifs antérieurs pour l’ischémie myocardique, ou soit la réalisation de tests non invasifs pour l’ischémie myocardique s’avère impossible ou contre-indiquée.
Thérapie antithrombotique chez les patients porteurs d’une maladie coronaire chronique
L’ajout d’un second antithrombotique à l’aspirine pour la prévention secondaire à long terme devrait être considéré (classe IIA) chez les patients présentant un risque élevé d’événements ischémiques (maladie multitronculaire chronique, diabète, insuffisance cardiaque ou insuffisance rénale chronique, infarctus récent, atteinte artérielle périphérique et sans risque élevé d’hémorragie. Ceci peut être proposé chez les patients en rythme sinusal ayant au moins un risque modérément accru d’événements ischémiques et sans risque élevé d’hémorragie (classe IIB).
Pour les patients en fibrillation auriculaire (FA), un anticoagulant oral direct (AOD) est recommandé (classe I) de préférence à un antagoniste de la vitamine K (AVK) lorsque les patients sont éligibles
Chez ces patients, dans le décours d’une angioplastie coronaire, éligible pour un AOD, il est recommandé d’utiliser les doses d’apixaban 5 mg 2X/j., dabigatran 150 mg 2X/j., edoxaban 60 mg 1X/j., ou rivaroxaban 20 mg 1X/j., de préférence à un AVK en combinaison avec le traitement antiplaquettaire (classe I).
Dans la même population, plusieurs recommandations spécifiques à la classe IIA sont prévues pour des traitements antithrombotiques : lorsque le rivaroxaban est utilisé et que les risques d’hémorragie sont élevés que le risque de thrombose du stent ou d’accident vasculaire cérébral ischémique, la dose de rivaroxaban sera réduite à 15 mg 1X/j. pendant toute la durée de la prise de l’association à une simple ou une double anti agrégation plaquettaire. Pour le dabigatran dans les mêmes circonstances, la dose sera réduite à 110 mg 2X/j.
Après une angioplastie non compliquée, l’arrêt précoce (≤1 semaine) de l’aspirine et la poursuite de la bithérapie avec un anticoagulant oral et le clopidogrel, doivent être envisagés si le risque de thrombose du stent est faible ou si le risque d’hémorragie prévaut sur le risque de thrombose sur stent, quel que soit le type de stent utilisé (classe IIA).
Une trithérapie à base d’aspirine, de clopidogrel et d’un anticoagulant oral pendant ≥ 1 mois doit être envisagée lorsque le risque de thrombose sur stent l’emporte sur le risque de saignement, la durée totale (≤ 6 mois) étant décidée en fonction de l’évaluation de ces risques et clairement spécifié à la sortie de l’hôpital au patient (classe IIA).
Chez les patients traités par antivitamines K en association avec de l’aspirine et/ou du clopidorel, la posologie de l’antivitamine K doit être adaptée afin de maintenir un INR entre 2-2,5.
Autres thérapies pharmacologiques
L’utilisation concomitante d’un inhibiteur de la pompe à protons est recommandée (classe I) chez les patients recevant de l’aspirine monothérapie, une double antiagrégation, ou monothérapie par un anticoagulant oral qui sont à haut risque d’hémorragie gastro-intestinale.
Concernant le traitement par hypolipidémiants, pour les patients à très haut risque qui n’atteignent pas leurs objectifs au maximum de la dose tolérée de statine et d’ézétimibe, l’association avec un inhibiteur de la PCSK9 est une indication de classe I.
Les inhibiteurs du co-transporteur 2 du sodium-glucose (SGLT-2), empagliflozine, canagliflozine ou dapagliflozine, sont recommandés (classe I) chez les patients souffrant de diabète sucré et de maladies cardiovasculaires (MCV) ainsi que analogues du récepteur glucagon like (GLP-1), liraglutide ou semaglutide).
Enfin ces recommandations insistent particulièrement sur le contrôle des facteurs de risque cardiovasculaires (arrêt de la consommation de tabac, contrôle du poids, alimentation équilibrée, activité physique régulière.)
Conclusion
Ces nouvelles recommandations permettent de repenser la maladie coronaire comme un continuum.
Correspondance
Pr. Agnès Pasquet
Cliniques universitaires Saint-Luc
Cardiologie
Avenue Hippocrate 10
B-1200 Bruxelles
Références
- Juhani Knuuti, William Wijns et al; 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2019 ; doi:10.1093/eurheartj/ehz425.